Aufmacherbild: Adobestock.com/ www.barfuss-junge.de | Fotos: VKKD
Die wachsende Bedeutung der Gefäßmedizin
Rund 96.000 Kilometer lang ist das Gefäßnetz im menschlichen Körper. Eine Strecke, die mehr als zweimal um die Erde reichen würde. Arterien, Venen und feinste Kapillaren versorgen jedes Organ, jede Zelle. Schäden an diesem Netz führen zu erheblichen gesundheitlichen Beeinträchtigungen, bis hin zu Herzinfarkten und Schlaganfällen.
Eine exakte Zahl, wie viele Gefäßerkrankungen in deutschen Krankenhäusern behandelt werden, gibt es nicht. Aber die Fallzahlen steigen, viele Studien beschäftigen sich mit Prävention, Bildgebung und vaskulärer Funktion. Bei gefäßchirurgischen Eingriffen werden häufig Stents eingesetzt, die den Gefäßdurchmesser vergrößern und Ablagerungen an die Gefäßwand drücken, damit der Blutstrom wieder ausreichend Platz hat.
Weniger bekannt sind die so genannten Shunts, die bei Dialysepatienten mit Niereninsuffizienz eingesetzt werden. „Ein Shunt ist eine Verbindung zwischen Arterie und Vene, eine Art Kurzschluss, der die Dialyse überhaupt erst möglich macht. Durch diese Verbindung fließt arterielles Blut direkt in eine oberflächliche Vene, die dann immer wieder punktiert werden kann, ohne dass ständig neue Zugänge gelegt werden müssen“, erklärt Dr. med. Nikolaos Floros. Der Mediziner hat zum 1. September die Leitung der Klinik für Gefäßchirurgie und Endovaskuläre Therapie am Augusta-Krankenhaus Düsseldorf übernommen. Zuletzt war er als Leitender Oberarzt und Sektionsleiter für endovaskuläre Aortenchirurgie an zwei Helios-Standorten in Duisburg tätig.

„Es geht darum, das anzubieten, was fachlich sinnvoll ist – nicht das, was technisch möglich ist.“
Dr. med. Nikolaos Floros, Leiter der Klinik für Gefäßchirurgie und Endovaskuläre Therapie am Augusta-Krankenhaus in Düsseldorf
Das Augusta-Krankenhaus ist im Verbund Katholischer Kliniken Düsseldorf (VKKD) eng mit den anderen Standorten vernetzt. Fachlich getragen wird die Versorgung durch interdisziplinäre Carotis- und Shuntkonferenzen mit dem Marien Hospital, Kooperationen mit der Orthopädie im St. Vinzenz-Krankenhaus sowie eine enge Zusammenarbeit mit der Kardiologie am Augusta-Krankenhaus selbst. „Für mich ist die interdisziplinäre Zusammenarbeit der einzige Weg, um eine bestmögliche Behandlung zu gewährleisten“, betont Dr. Floros. Wie er seine neue Aufgabe sieht? „Die regionale Versorgung gelingt uns durch eingespielte Prozesse und ein starkes interdisziplinäres Team. Viel Zeit kosten uns jedoch die Umstrukturierungen, die vielen neuen Vorgaben sowie die bürokratischen Abstimmungen.“
Gefäßmedizin zwischen Hightech und Kostendruck
Die Gefäßchirurgie verändert sich rasant. Neue Stentsysteme, die individuell während der Operation angepasst werden können, verkürzen Wartezeiten und ermöglichen im Notfall eine schnelle Versorgung komplexer Aortenaneurysmen. Stoßwellenballons lösen Kalkablagerungen in der Gefäßwand, KI-gestützte Navigation ermöglicht es, in verzweigten Gefäßstrukturen millimetergenau zu arbeiten. Bei schlecht heilenden Wunden, die durch Gefäßerkrankungen verursacht sind, kommen Verfahren wie Kaltplasma zum Einsatz, um Amputationen zu vermeiden.
„Neue Bildgebungsverfahren und moderne Stenttechniken verbessern die Behandlungsmöglichkeiten erheblich“, sagt Floros. „Wir können viele Aneurysmen heute minimalinvasiv behandeln. Vor allem für unsere älteren Patienten ist das ein großer Vorteil, weil der Eingriff schonender ist und die Erholung schneller vonstatten geht.“ Das Problem bei Aneurysmen sei jedoch, dass die Patienten bis zu einem Riss des Gefäßes in der Regel keine Symptome, also keine Beschwerden, haben. Da Männer statistisch gesehen ein höheres Risiko für Aneurysmen an der Bauschlagader (Bauchaorta) haben, gehört ein einmaliges Ultraschall-Screening ab 65 Jahren zu den gesetzlichen Kassenleistungen. Kalkablagerungen oder die eher seltenen Aneurysmen an der Halsschlagader, der Carotis, werden in der Regel bei einem Check-up von Kardiologen entdeckt.
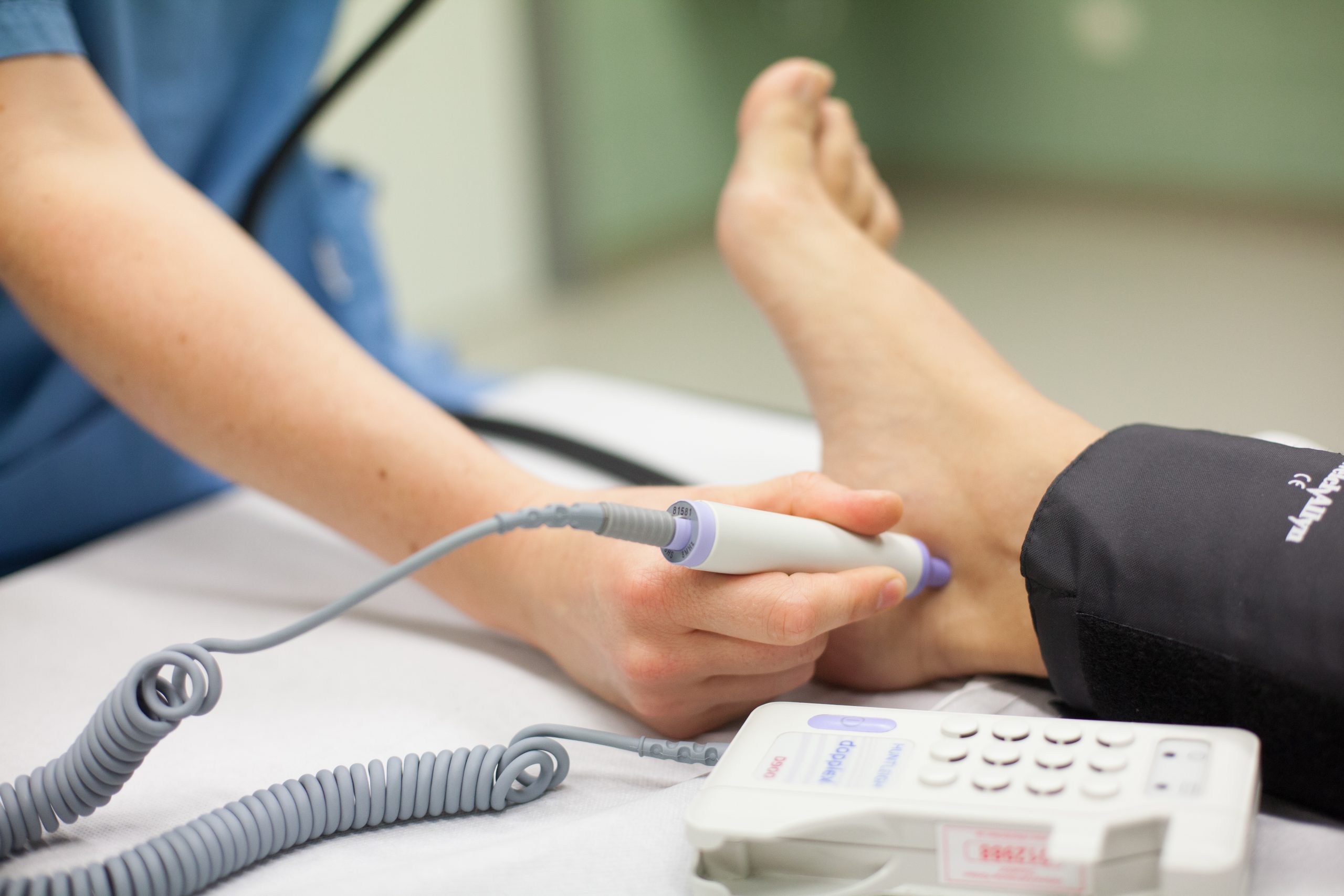
Mit der Blutdruckmessung an Knöchel und Arm wird das kardiovaskuläre Risiko eingeschätzt, um eine periphere aterielle Verschlusskrankheit (pAVK) frühzeitig zu erkennen.
Während die medizinischen Möglichkeiten sich ständig weiterentwickeln, geraten die Strukturen zunehmend unter Druck. Leistungen werden in den ambulanten Bereich verlagert, neue Vergütungssysteme wie die Hybrid-DRGs (Hybrid Diagnosis Related Groups) sehen erstmalig eine einheitliche Fallpauschale für ambulante und stationäre Leistungen vor. Besonders kritisch sieht der Gefäßchirurg die Idee, anspruchsvolle Gefäßeingriffe ambulant durchzuführen. „Wir punktieren Hochdruckgefäße, setzen Katheter, verschließen die Punktionsstelle. Danach soll der Patient schnell nach Hause und der Hausarzt die Verantwortung übernehmen. Das ist nicht in jedem Fall realistisch.“
Für eine Stadt wie Düsseldorf hat eine starke Gefäßmedizin jedoch eine enorme Bedeutung – gesellschaftlich wie wirtschaftlich. Eine alternde Bevölkerung braucht funktionierende Gefäße, um mobil, berufstätig und selbstständig zu bleiben. Und die Zahl der Gefäßleiden wird weiter steigen.
Das Prinzip Eigenverantwortung
Wer mit Floros über Gefäßmedizin spricht, merkt schnell: Es geht ihm nicht nur um Hightech, sondern auch um grundsätzliche Dinge – und um Aufklärung. Viele Patienten setzen Gefäßmedizin automatisch mit Stents gleich, die dann richten sollen, was vorher oft durch die eigene Lebensführung zu den Verengungen der Gefäße geführt hat. Dr. Floros nennt die Klassiker: Rauchen, Bluthochdruck, Diabetes mellitus und erhöhte Blutfette. „Nikotin ist Gift für die Gefäße. Eine einzige Zigarette macht die Mikrogefäße für ungefähr eine Stunde dicht“, erklärt er.
Der Mediziner hat vor dem Interview zwei Patienten mit Durchblutungsstörungen in den Beinen operiert, die an der so genannten „Schaufensterkrankheit“ leiden. Nach wenigen Schritten schmerzen die Waden, man bleibt stehen, wartet, läuft weiter. Das ist mühsam und nervig – und gleichzeitig Therapie. „Wenn Patienten laufen, Pause machen und wieder laufen, zwingt das den Körper, neue Gefäßwege zu bilden, so genannte kollaterale Umgehungskreisläufe“, erklärt Dr. Floros. „Wir Chirurgen können natürlich Umgehungen operieren, Bypässe setzen, aber der Körper kann auch selber Umleitungen anlegen. Wenn Patienten gut trainieren, viele Schritte am Tag gehen und sich gesund ernähren, brauchen sie oft keinen Chirurgen mehr.“ Das versteht Floros unter individueller Gefäßmedizin. Am liebsten würde er sein Kompetenzzentrum statt Gefäßchirurgie in Gefäßmedizin umbenennen: „Denn nicht immer muss man gleich unters Messer. Vieles kann durch Prävention verhindert oder durch Veränderung der Lebensgewohnheiten verbessert werden.“

Die Carotis-Duplex-Sonographie ist eine Ultraschall- untersuchung der hirnversorgenden Halsarterien.
Jede Patientin und jeder Patient bringt seine eigene Lebenssituation mit eigenen Risikofaktoren mit. „Es geht darum, das anzubieten, was fachlich sinnvoll ist – nicht das, was technisch möglich ist“, ist der Mediziner überzeugt. Sein Ziel ist es, moderne Gefäßmedizin im Raum Düsseldorf anzubieten, die operativ, minimalinvasiv und konservativ denkt.